Enfermedad de Forestier-Rotes-Querol: Una causa poco frecuente de disfonía
La enfermedad de Forestier es más frecuente en hombres que en mujeres 2/1, siendo la edad media de los pacientes al diagnóstico superior a los 60 años y rara vez antes de los 40.
Dr. Asensio C. Hospital General Nuestra Señora del Prado de Talavera de la Reina (Toledo).
Publicación 01-12-2018
La enfermedad de Forestier o hiperostosis esquelética difusa idiomática (HEDI) se caracteriza por la formación de osteofitos espinales y por la osificación de los ligamentos y músculos paravertebrales, pudiéndose afectar la columna cervical y por tanto el cuello. La hiperostosis de los cuerpos vertebrales a dicho nivel, produce afectación medular que se manifiesta con disfagia y más raramente con disfonía.
Introducción
En 1950 Forestier y Rotes Querol describieron los rasgos clínicos, radiológicos y patológicos, de una enfermedad ya conocida desde el siglo XIX con el nombre de hiperostosis anquilosante senil de la columna vertebral.
La hiperostosis esquelética difusa idiomática (HEDI), Resnick o enfermedad de Forestier y Rotes Querol, es una enfermedad no inflamatoria osificante que afecta fundamentalmente a la columna dorsal media y baja, y más infrecuentemente a la columna cervical, a nivel de las inserciones de tendones, ligamentos y cápsulas articulares en el hueso. Las lesiones no afectan exclusivamente a la columna vertebral, sino que afectan también a otras partes del aparato locomotor, olécranon, rótula, calcáneo y pelvis.
La enfermedad de Forestier es más frecuente en hombres que en mujeres 2/1, siendo la edad media de los pacientes al diagnóstico superior a los 60 años y rara vez antes de los 40. En un estudio poblacional llevado a cabo en Finlandia, se puede observar como la incidencia y la diferenciación por sexos se incrementa a medida que se incrementa la edad de la población a estudio. En dicho estudio la incidencia en pacientes mayores de 70 años fue del 10,1% en hombres y del 6,8% en mujeres. La prevalencia es elevada en los indios PIMA (Arizona) y por debajo de la normalidad en afroamericanos.
La etiopatogenia de la HEDI es desconocida. Distintos factores mecánicos, la dieta, el consumo de determinados fármacos, la exposición ambiental y algunas metabolopatías se han postulado como factores de riesgo en su desarrollo. Se piensa que la formación de hueso tan característica de la HEDI es el resultado de una diferenciación y actividad osteoclástica anormal en la zona de inserción de ligamentos y tendones en el hueso, entesis. En la actualidad no han sido identificados factores genéticos que estimulen esta anormal actividad osteoclástica. La formación de puentes óseos es generalmente más prominente en el lado derecho de la columna torácica en pacientes levocárdicos y más prominente en el lado izquierdo de la columna en dextrocárdicos, cambios probablemente asociados a factores mecánicos en relación con la posición de la aorta. En pacientes con calcificación del ligamento longitudinal posterior como parte de una HEDI o como entidad independiente, se ha constatado un incremento a nivel local de la síntesis de prostaglandinas, lo que resulta en un incremento de la diferenciación osteogénica. En contraste, no se ha encontrado asociación entre los trabajos con esfuerzo físico intenso y el desarrollo de HEDI.
Varios factores ambientales se han investigado como posibles colaboradores en el desarrollo de HEDI. Los niveles elevados de flúor/fluoruro en el agua y/o en el aire de las ciudades es uno de ellos. El exceso de vitamina A (isoretinoides empleados en el tratamiento prolongado del acné), es otro factor. Se han detectado cifras elevadas de retinol en sangre en pacientes con HEDI frente al grupo control. Tanto la hormona de crecimiento como el factor 1 de crecimiento insulín-dependiente están involucrados en la patogénesis y en el aumento de la actividad osteoclástica en la HEDI. En la población caucásica, la prevalencia de HEDI es mayor en personas obesas, fundamentalmente en aquellas que presentan obesidad y diabetes desde edades tempranas, enfermedades ambas con cifras elevadas de insulina. En conclusión, se han detectado cifras elevadas de insulina, factor 1 de crecimiento insulín-dependiente y hormona de crecimiento en algunos estudios de pacientes con HEDI. La actividad del factor de crecimiento derivado de las plaquetas y del factor nuclear kappa B puede llevar a células mesenquimales indiferenciadas a diferenciarse en osteoblastos, imprescindibles en la proliferación ósea asociada a HEDI.
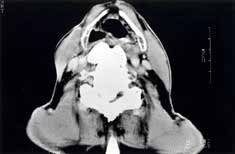
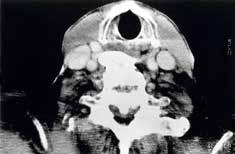
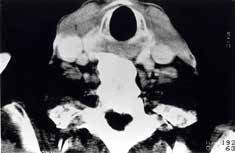
Los síntomas principales son el dolor y la rigidez. El crecimiento óseo en la región cervical puede ser causa de disfagia, resultado de la compresión de los osteofitos cervicales sobre el esófago y, menos frecuentemente de disfonía. La presencia de lesiones óseas en la región retrocricoidea puede causar disnea de tipo obstructivo, neumonía aspirativa y apnea del sueño. Raramente se osifica el ligamento vertebral común posterior (figura 1), con o sin compresión de la médula espinal, pudiéndose producir consecuencias neurológicas devastadoras.
La rigidez y el dolor dorsolumbar son los hallazgos clínicos más frecuentes, hallándose en un 80% de los pacientes en la mayoría de las series. La presencia de disfagia que se agrava con la extensión del cuello, y mejora con la flexión y cuya aparición oscila entre el 14-16% de los casos, está en relación con el crecimiento de los osteofitos cervicales, la existencia de edema inflamatorio esofágico y fibrosis periesofágica, en relación con la presión que la masa ósea extraespinal ejerce sobre las paredes esofágicas en una de sus zonas de anclaje, el espacio retrocricoideo. La disfonía, disnea, síndrome de apnea del sueño y la obstrucción de la vía aérea superior, también están en relación con grandes osteofitos cervicales. La hiperostosis puede causar síntomas neurológicos como consecuencia de la compresión de la médula espinal y/o nervios periféricos.
En la etiología de la enfermedad se han involucrado factores metabólicos, endocrinos y medioambientales, sin que se haya demostrado de forma concluyente ninguno. No hay alteraciones de laboratorio específicas de esta enfermedad y la presencia confirmada, mediante tomografía axial computerizada, de espolones óseos cervicales nos obliga, al menos, a considerar como posibilidad diagnóstica, a la espondilitis anquilosante, a la espondilitis deformante y a otras enfermedades degenerativas articulares. No obstante los criterios radiológicos de HEDI establecidos por Resnick en 1975, nos apoyan dicho diagnóstico.
Entre los hallazgos radiológicos habituales destacar:
- Las presencia de calcificaciones y osificaciones a lo largo de la parte anterolateral de, al menos, cuatro vértebras contiguas.
- La preservación de la altura del disco intervertebral en los elementos afectados, y ausencia de enfermedad discal degenerativa.
- La ausencia de anquilosis ósea de las articulaciones apofisarias, ausencia de alteración de las sacroilíacas.
El diagnóstico diferencial de esta entidad morbosa ha de realizarse con otros procesos vertebrales como la espondilitis anquilopoyética, la espondilosis deformante, la acromegalia, la fluorosis crónica, la paquidermoperiostosis, la osteoartropatía hipertrófica, la ocrononosis, sin olvidar la patología tumoral, siendo un factor diferencial la existencia de masas óseas extraespinales, las cuales no se encuentran en los cuadros anteriormente mencionados.
El tratamiento médico de la enfermedad de Forestier se centra en el uso de antiinflamatorios no esteroideos, así como de relajantes musculares. Reservándose el tratamiento quirúrgico (abordaje extrafaríngeo anterolateral y abordaje transfaríngeo) a aquellos pacientes con sintomatología resistente al tratamiento farmacológico y con manifestaciones progresivas de la enfermedad, disfagia severa con pérdida de peso importante, disfonía incapacitante o disnea intensa que haya precisado de intubación o traqueotomía.
Archivo: PDF Tamaño: 0.09
Bibliografia
- Resnick D, Shaul SR et als. Diffuse idiopathic skeletal hyperostosis (DISH): Forestier disease with extraspinal manifestations. Radiology. 1975; 115: 573.
- Forestier J, Rotes-Querol J. Senile ankylosing hyperostosis of spine. Ann Rheum Dis. 1959; 9: 321.
- Cammisa M, De Serio A, Guglielmi G. Diffuse idiopathic skeletal hyperostosis. Eur J Radiol. 1998; 27(1): 7-11.
- Mc Cafferty RR, Harrison MJ, Tamas LB, Larkins MV. Ossification of the anterior longitudinal ligament and Foretier´s disease: an analysis of seven cases. J Neurosurg. 1995; 83(1): 13-17.
- Flogia Fernández M, Nogués Orpi J, González Compta X, Arias Cuchi G, Dicenta Sousa M. Dysphagia in Foretier´s disease. Acta Otorrinolaringol Esp. 1998; 49(11): 71-74.
- Krause P, Castro WH. Cervical hyperostosis a rare cause of dysphagia. Case description and bibliographical survey. Eur Spine J. 1994; 3(1): 56-58.
- Kmucha ST, Cravens RB Jr. DISH syndrome and its role in dysphagia. Otolaryngol Head Neck Surg. 1994; 110(4): 431-436.
- Carlson MJ, Stauffer RN, Payne WS. Ankylosis vertebral hyperostosis causing dysphagia. Arch Surg. 1974; 109: 567-570.
- Landenheim SE, Marlowe FI. Dysphagia secondary to cervical osteophytes, Am J Otolaryngol. 1999; 20: 184-189.
- Rodríguez Asensio J, Rodríguez Rosell MV, Mato Díaz C. Dysphagia in cervical hyperostosis of Forestier´s disease. An Otorrinolaingol Ibero Am. 2002; 29(2): 135-141.
- Sauleda J, Gutiérrez-Cebollada J, Pedro-Botet J, Colet S, Rubies-Prat J. Dysphagia as the form of presentation of Forestier-Rotes disease. Rev Clin Esp. 1990; 187(5): 238-240.
- Verstraete WL, De Cauwer HG, Verhulst D, Jacobs F. Vocal cord inmobilitation in diffuse idiopathic skeletal hyperostosis (DISH).Acta Otorhinolaryngol Belg. 1998; 52(1): 79-84.
- Gay I, Elidan J. Disphonia caused by Forestier´s disease. Ann Otol Rhinol Laryngol. 1998; 97: 275- 276.
- Medina A, Osete JM, Estaca A, Ferrán A, Argudo F, López E. Disfonía por hiperostosis esquelética idiomática. Anales ORL Iber AMER.XVII(4):337- 384.
- Papakostas K, Thakar A, Nandapalau V, O´Sullivan G. An inusual case of stridor due to osteophytes of the cervical spine: (Forestier disease). J Laryngol Otol 1999; 113: 65-67.
- Sidi J, Hader T,Shrero J, Harel G, Matz S, Abraham A. Respiratory distress due to diffuse cervical hyperostosis. Ann Otol Rhinol Laryngol. 1987; 96: 178-181.
- Pouchot J, Watts CS, Esdaile JM, Hill RO. Sudden Quadriplegia complicating ossification of the posterior longitudinal ligament and diffuse idiopathic skeletal hyperostosis. Arthritis Rheum. 1987; 30: 1069-1072.
- Gokhale Y, Godkar D, Hedge U, Hase NK. Quadriplegia complicating ossification of the posterior longitudinal ligament. J Assoc Physicians India. 2002; 50: 432-434.
- Moscowitz RW, Boja B, Denko CW. The role of the growth factors in the degenerative joint disorders. J Rheumatol. 1991; 18: 147-148.
- Coaccioli S, fatati G, Di Cato L, Marioli D, Patucchi E, Pizzuti C, Ponteggia M, Puxeddu A. Diffuse idiopathic skeletal hyperostosis in diabetes mellitus, impaired glucose tolerance and obesity. Panminerva Med. 2000; 42(4): 247-251.
- Denko CW, Boja B, Malemud CJ. Growth hormone and insuli-like growth factor-I in symptomatic and asymptomatic patients with diffuse idiopathic skeletal hyperostosis (DISH). Front Biosci. 2002; 7: 37-43.
- Resnick D, Shapiro RF, Wiesner KB, Niwayama G, UtsingerPD, Shaul SR. Diffuse idiopathic skeletal hyperostosis (DISH). Semen Artritis Rheum. 1978; 7: 153-157.
- Mata S, Fortin PR, Fitzcharles MA et als. A controlled study of diffuse idiopathic skeletal hyperostosis. Clinical features and functional status. Medicine (Baltimore). 1997; 76(2): 104-117.
- Kozanoglu E, Guzel R, Guler-Uysal F, Goncu k. Coexistence of diffuse idiopathic skeletal hyperostosis and ankylosing spondylitis: a case report. Clin Rheumatol. 2002; 21(3): 258-260.
- Uppal S, Wheatley AH. Transpharyngeal approach for the treatment of dysphagia due to Forestier´s disease. J Laryngol Otol 1999; 113(4): 336-338.
- Carrau Rl, Cintron FR, Astor F. Arch Otolaryngol Head Neck Surg. 1990; 116(9): 1070.1073.
- Salazar C, Benítez F, De Saa R, Sánchez-Jara JL, García B. Enfermedad de Forestier. Manifestaciones ORL. Acta Otorrinolaring Esp. 1999; 50(4): 327-331.
- Ohishi H, Furukawa K, Iwasaki K, et al. Role of prostaglandin I2 in the gene expression induced by mechanical stress in spinal ligament cells derived from patients with ossification of the posterior longitudinal ligament. J Pharmacol Exp Ther 2003; 305: 818.
- DiGiovanna JJ. Isotretinoin effects on bone. J Am Acad Dermatol 2001; 45: S176.
Si quieres participar enviando casos clínicos, imágenes clínicas comentadas o formación médica, puede enviárnolos a gaesmedica@cpp-proyectos.com.
PDF Tamaño: 205 kb

