Eccema ótico repercusión en calidad de vida del paciente
Para algunos autores el EO es una de las formas de otitis externa más difícil de tratar, probablemente porque los agentes que la provocan son desconocidos.
Dr. Carlos F. Asensio Nieto. Hospital Nuestra Señora del Prado, Talavera de la Reina. Toledo.
Publicación 01-10-2016
Las enfermedades dermatológicas pueden predisponer a la aparición de otitis externa de carácter infeccioso, pero también por sí mismas son capaces de dar lugar a cuadros inflamatorios a nivel del conducto auditivo. Existen diferentes procesos dermatológicos, tanto locales como sistémicos, con la posibilidad de afectar al conducto auditivo externo, dando lugar a una entidad reconocida bajo el nombre genérico de eccema ótico (EO).
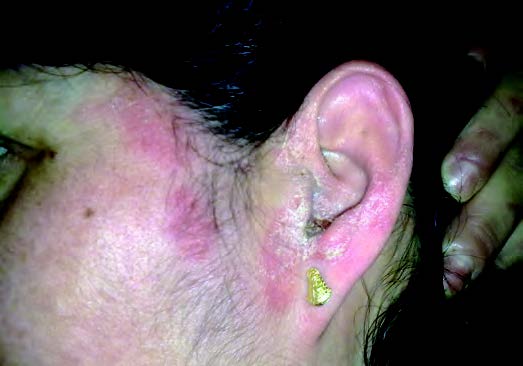
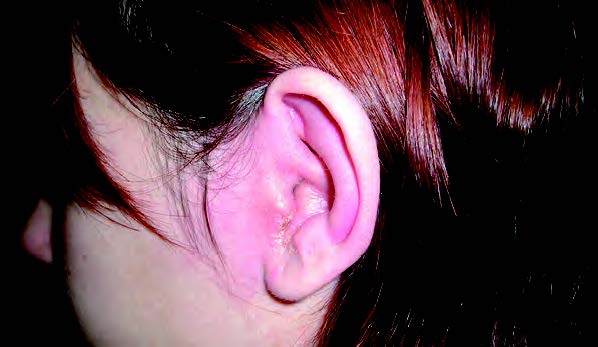
Entre las enfermedades que pueden provocar un EO (eccema ótico) se encuentran la dermatitis seborreica, la dermatitis atópica, la psoriasis, el acné o la dermatitis de contacto. Desde un punto de vista clínico, el síntoma principal del EO es el prurito. Además es habitual la descamación con tendencia a la cronificación y liquenificación, que puede afectar a la piel del conducto y del pabellón (León X 2003). Son también frecuentes signos y síntomas relacionados con la inflamación (Basterra Alegría J 2005). De forma secundaria, y como se ha mencionado con anterioridad, estas lesiones de la piel del conducto se pueden infectar originando una otitis externa.
El EO tiende a ser crónico y recurrente. Cada episodio aumenta la sensibilidad a futuros ataques. Es característico el adelgazamiento de la piel e incluso se puede llegar a producir una estenosis del conducto, como consecuencia del acúmulo de material de detritus procedente de la piel (Hon KL et al. 2013). La principal molestia asociada a estos cambios es el prurito que lleva al paciente al rascado, lo que produce aún mayor irritación, entrando así la piel del individuo con EO en un círculo vicioso. La presencia de lesiones entre las que incluimos costras y coágulos, consecuencia de un rascado intenso, es común en el conducto, afectando también con frecuencia a la concha e incluso al lóbulo de la oreja (Yaritkas M et al. 2004).
El EO se da con más frecuencia entre la población urbana y en las clases sociales altas. De esta manera, el EO puede ser considerado una enfermedad de las sociedades industriales, en las que las condiciones higiénicas de nuestros hogares y vidas favorecen el desarrollo de este tipo de enfermedades (Hoare C et al. 2000).
Para algunos autores el EO es una de las formas de otitis externa más difícil de tratar, probablemente porque los agentes que la provocan son desconocidos y, una vez que la piel del conducto se convierte en objetivo, otros alérgenos distintos a los originarios pueden provocar un episodio de EO, produciéndose de esta forma una enfermedad extremadamente crónica y recurrente (Yaritkas M et al. 2004). Con este panorama, de cierta complejidad en lo etiopatogénico, el tratamiento debe consistir en la limpieza del conducto, en el uso de tratamiento tópico hidratante, de tratamiento tópico anti-inflamatorio y además, si existe un infección secundaria, en el uso de bactericidas y/o fungicidas tópicos (Kawakami T et al. 2011).
Durante el cuarto trimestre de 2013 se llevó a cabo una encuesta en nuestro país, con 1.006 encuestados, mayores de edad, que acudieron a la consulta de ORL por prurito en el conducto, siendo diagnosticados de EO. La variable fundamental fue la intensidad del prurito y en sucesivas preguntas se establece cómo afecta éste a la calidad de vida del sujeto. La intensidad media del prurito, en una escala de 0 a 10, fue de 6,6. La presencia de descamación fue severa o muy severa en el 25,6%. El 62,7% refirió la presencia de prurito con frecuencia o siempre. Este prurito llevó al 31,4% de los encuestados a decir que se sentían más irritables con frecuencia o siempre. El prurito impide descansar bien por las noches con frecuencia o siempre al 19,1% y refieren dificultad para concentrase en su trabajo, con frecuencia o siempre, el 30,7% de los encuestados. A pesar de esta repercusión en el sueño y en la vida social/laboral sólo el 20,9% alteró su actividad, con un porcentaje similar que reconoce que el prurito le afectó con frecuencia en su vida cotidiana.
De tal forma, que el 80% acudió al médico o a la farmacia al menos una vez al mes buscando remedio para el prurito de oídos y el 88,2% de los encuestados utilizó un producto hidratante en alguna ocasión (figura 1). La repercusión en la calidad de vida del sujeto y la búsqueda de tratamiento fue proporcional a la intensidad del prurito (León X 2005).
El eccema ótico es un proceso morboso con distintos factores predisponentes y tratamiento relativamente complejo. El uso de tratamiento tópico hidratante es una de las opciones terapéuticas aceptadas y conocidas no sólo por la comunidad científica sino también por los pacientes. El 90% de los encuestados empleó algún producto hidratante para combatir el prurito (Celebi Erdivanli O et al. 2011). Muchos otorrinolaringólogos tratamos este proceso con esteroides tópicos de baja potencia, este tratamiento no siempre es efectivo. Además, la mayoría de los pacientes con EO presentan recurrencias y el uso prolongado de corticoides tópicos puede estar contraindicado (Yaritkas M et al. 2004). Por esta razón es necesario el empleo de otros tipos de tratamientos entre los que se encuentra el uso de hidratantes tópicos, especialmente formulados con aceites esenciales. La frecuencia con la que el prurito altera la calidad de vida de los pacientes con EO hace necesario el empleo de un tratamiento tópico seguro, exento de efectos secundarios a largo plazo, bien tolerado por el paciente y eficaz (Yaritkas M et al. 2004). El empleo de hidratantes tópicos reduce la frecuencia y la severidad de los episodios, así como la necesidad de emplear esteroides tópicos. Los hidratantes tópicos mejoran la función de barrera del estrato córneo de la piel, disminuyendo la inflamación y restaurando las funciones epidérmicas. Serían necesarios nuevos estudios que cuantificaran mediante escala el alivio del prurito en estos pacientes y su repercusión en la mejora de su calidad de vida.

Archivo: PDF Tamaño: 0.67
Bibliografia
- Basterra Alegría J. Patología del conducto auditivo externo. Eczema del conducto. En: Masson eds. Otorrinolaringología y patología cérvicofacial, texto y atlas en color. Masson 2005: 54.
- Hoare C, Li Wan Po A, Williams H. Systematic review of treatments for atopic eczema. Health Tecnology Assesment 2000; 4(37): 1-191.
- Hon KL, Leung AK, Barankin B. Barrier repair therapy in atopic dermatitis: an overview. Am J Clin Dermatol. 2013; 14(5): 389-99.
- Kawakami T, Soma Y. Questionnaire survey of the efficacy of emollients for adult patients with atopic dermatitis. J Dermatol 2011; 38(6): 531-5.
- León X. Papel de ciprofloxacino/fluocinolona en el tratamiento de la otitis externa. Acta Otorrinolaring Esp 2005; 56(2): 10-11.
- Celebi Erdivanli O, Cagdas Kazikdas K, Zerrin Ozergin Coskun, Munir Demirci. Skin prick test reactivity in patients with chronic eczematous external otitis. Clin Exp Otorhinolaryngol 2011; 4(4):174-176.
- Yariktas M, Doner F, Dogru H, Demirci M. Asymptomatic food hypersensitivity prevalence in patients with eczematous external otitis. Am J Otolaryngol 2004 J; 25(1):1-4.
- Yariktas M, Yildirim M, Doner F, Baysal V, Dogru H. Allergic contact dermatitis prevalence in patients with eczematous external otitis. Asian Pac J Allergy Immunol.2004; 22(1): 7-10.
Si quieres participar enviando casos clínicos, imágenes clínicas comentadas o formación médica, puede enviárnolos a gaesmedica@cpp-proyectos.com.
PDF Tamaño: 205 kb

